产妇血小板至危急值 徐州市妇幼保健院多学科联合成功救治
血小板是人体内止血、凝血的重要成分,孕妇临产前出现血小板减少是十分凶险的情况,很容易在生产过程中出现大出血,危及母婴生命。
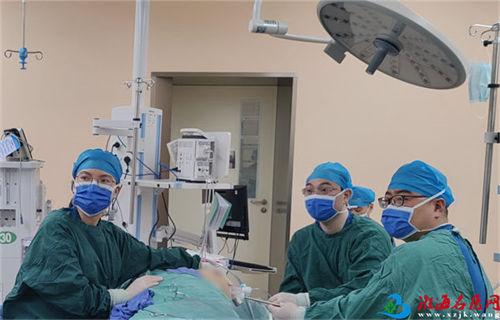
近日,徐州市妇幼保健院产科九病区,在王蕊主任和吴惠莹主任的带领下,联合医院多学科,成功救治瘢痕妊娠合并血小板减少低至危急值的危重孕妇,顺利诞下健康宝宝。再次彰显了徐州市妇幼保健院省级孕产妇危急重症救治中心的过硬技术和高超水平。

01
两次剖宫产孕妇合并血小板减少
今年31岁的杜女士,有多年血小板减少的健康问题,在二胎怀孕时就发现了很严重的妊娠期血小板减少,剖宫产手术过程中还因血小板过低做过输注救治。
当第三胎意外怀孕后,杜女士第一时间到当地医院检查、建卡。当地医生看到血常规结果非常吃惊,告知她继续妊娠的风险并建议终止妊娠。然而,杜女士非常珍惜小生命的到来,不想就此放弃,希望能有一个美好的结局。
随着妊娠期的进展,杜女士产检发现血小板越来越低,当地医院建议她尽快转院待产。在朋友的推荐下,她来到徐州市妇幼保健院 ,慕名找到产科吴惠莹主任。
“我对自己的情况很了解,非常危险,其他医院也不敢接收。所以,一开始就奔着徐州市妇幼保健院,奔着吴主任来的。”杜女士说。

02
了解妊娠期血小板减少症
孕期血小板减少,会对产妇和胎儿带来哪些危害?
吴惠莹主任介绍,目前国内认可的血小板计数正常范围是(100-300)×10^9 /L,当孕期连续两次血常规显示血小板计数<100*10^9 /L,考虑诊断为妊娠合并血小板减少。
产妇在孕晚期来到门诊,血小板下降到只有20×10^9/L,处于极低的危险值。很容易诱发孕妇内脏、腹腔、阴道等器官出血;待产过程中,容易发生胎盘早剥、胎死宫内,甚至孕妇颅内出血的可能,即将出生的宝宝还存在血小板减少的风险。
为了保障孕产妇母婴安全,医院针对每一位来院就诊的孕产妇,按照风险严重程度分别以绿色(低风险)、黄色(一般风险)、橙色(较高风险)、红色(高风险)4种颜色进行分级标识,给予个体化的跟踪式管理。
“这位孕妇本身就是有过两次剖宫产手术史的瘢痕子宫妊娠,属于橙色风险等级,同时还有血小板极低的这种危险情况,出血风险肯定要比正常孕妇高。而我国孕产妇死亡原因最高的就是产后出血,其中就包括血小板减少所导致的凝血功能异常。所以,根据这位产妇的具体情况,风险评估调整到高风险的红色等级,产科乃至医院领导都高度重视。”吴惠莹主任介绍说。
03
多学科联合会诊 为产妇保驾护航

随着预产期的临近,吴惠莹主任组织了产科、麻醉科、ICU、检验科、输血科、药事科、新生儿科等众多科室进行了多学科会诊,专家们从专业角度,结合产妇情况给出建议,最后制定了完整的诊疗方案,并确定了手术时间。
“但在预定手术时间的前一天,孕妇突然出现了腹痛的分娩先兆,产妇本身做过两次剖宫产手术,有发生子宫破裂的风险。我们当时就决定不能再等了,立即提前手术。”
手术前期,医院已经做好充分准备,并与徐州市血液中心联系,申请到一个治疗量的血小板,为杜女士输注后,血小板上升,尽量保障麻醉和手术的安全。
手术对操作医生和麻醉医生都有极高要求。为确保万无一失,各科室严阵以待。手术过程中,王蕊主任亲自主刀,在全麻的状态下实施剖宫产手术。产妇做过两次剖宫产,子宫、盆腔等情况复杂,血小板严重减少,术中出血量也比正常产妇高。但各科室密切配合,手术操作精准细致,紧张有序,手术顺利完成。产妇随即进入ICU 监护,针对各项容易出血的环节进行了有效的预防,第二天血小板恢复到了48×10^9/L,没有发生大出血。
回到病房,杜女士看着身边的宝宝,幸福感洋溢心间。她庆幸自己遇到这样一支技术过硬又有高度责任心的团队。家人们更感谢徐州市妇幼保健院,守护了母子平安。

扫一扫,分享本页